Η Ραφαέλα πάλευε με τη νόσο γνωστή ως Σάρκωμα Ewing από το 2020 και έφυγε από τη ζωή λίγες μέρες αφότου έκλεισε τα 21. Τον Αύγουστο του 2023, όπως αναφέρει η ενημερωτική ιστοσελίδα hania.news, είχε ταξιδέψει στις ΗΠΑ για να νοσηλευτεί σε εξειδικευμένο κέντρο στο Χιούστον, έχοντας στο πλευρό της τη μητέρα της. Για να μπορέσει να κάνει αυτό το ταξίδι, είχε γίνει καμπάνια για τη συγκέντρωση χρημάτων, η οποία γνώρισε σημαντική ανταπόκριση.
Η νεαρή είχε συγκινήσει με τις αναρτήσεις της στα social media, καθώς, παρά τη μεγάλη την περιπέτεια, δεν έχανε το χαμόγελό της και δημοσίευσε συνεχώς περιεχόμενο από το νοσοκομείο.
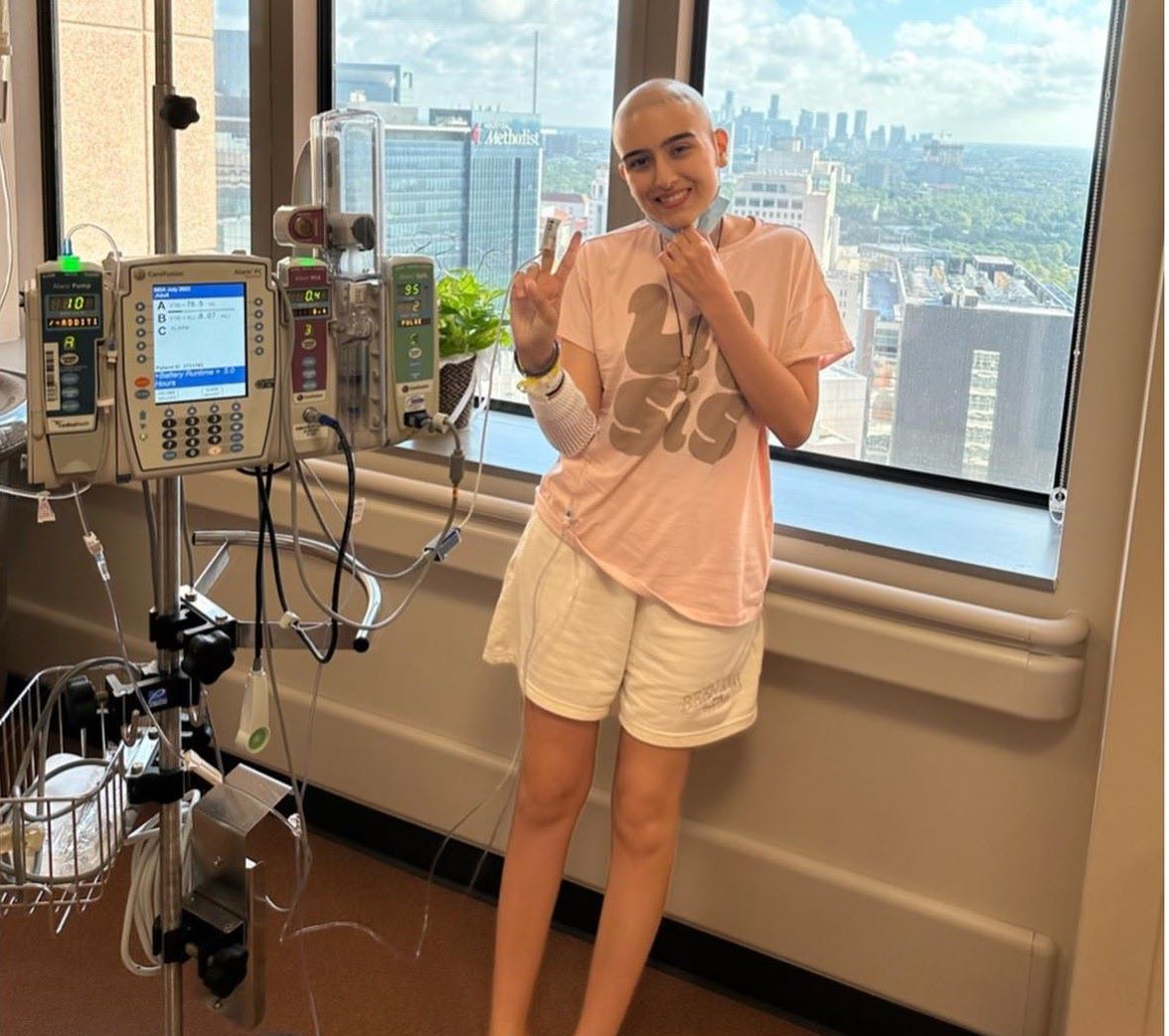
Η τελευταία της ανάρτηση είχε γίνει ανήμερα Πρωτοχρονιάς, όπου ήταν εμφανώς καταβεβλημένη, ωστόσο η Ραφαέλα Πιτσικάλη συνέχισε να στέλνει μηνύματα ελπίδας και αισιοδοξίας.
Εξαιρετικά κακοήθης όγκος
Το Σάρκωμα Ewing (Γιούιν) είναι ένας εξαιρετικά κακοήθης όγκος, χαμηλής διαφοροποίησης που αποτελείται από μικρά στρόγγυλα κύτταρα. Αναπτύσσεται κυρίως στα οστά αλλά μπορεί να εμφανιστεί και στα μαλακά μόρια (εξωσκελετικό σάρκωμα Ewing).
Είναι ο τρίτος συχνότερος πρωτοπαθής κακοήθης όγκος των οστών και περίπου τρεις φορές λιγότερο συχνός από το οστεοσάρκωμα. Εμφανίζεται σχεδόν επιλεκτικά στη λευκή φυλή και συχνότερα στα αγόρια. Περισσότερο από το 85% των ασθενών με σάρκωμα Ewing κυμαίνεται μεταξύ 5 και 25 ετών με έξαρση μεταξύ 10-20 ετών. Είναι εξαιρετικά σπάνιο σε ηλικίες μικρότερες από 5 και μεγαλύτερες από 30 έτη.
Όσον αφορά την αιτιολογία στο σάρκωμα Ewing παρατηρείται γονιδιακή μετάλλαξη στον όγκο. Μερικοί από τους όγκους αυτούς εμφανίζουν νευρογενείς χαρακτήρες γι’ αυτό και αποκαλείται και πρωτόγονος νευροεκτοδερμικός όγκος (Primitive NeuroEctodermal Tumor – PNET).
Μπορεί να εμφανιστεί σε οποιοδήποτε οστό. Ο όγκος τείνει να επηρεάσει ολόκληρο το οστό στο οποίο αναπτύσσεται. Μηριαίο, κνήμη, βραχιόνιο, περόνη, λαγόνια, σπόνδυλοι, ιερό, ωμοπλάτη, πλευρά και κλείδα είναι θέσεις ανάπτυξης του όγκου.

Κλινική εικόνα
- Πόνος που μπορεί να ακτινοβολεί. Είναι επώδυνος στην ψηλάφηση.
- Διόγκωση και οίδημα παρακείμενων μαλακών μορίων.
- Πιθανώς χαμηλή πυρετική κίνηση.
- Δυσχέρεια στην κίνηση ανάλογα με το προσβεβλημένο οστό.
- Σε προχωρημένες περιπτώσεις παθολογικό κάταγμα.
Διάγνωση
- Ψηφιακή ακτινογραφία (χαρακτηριστική εικόνα σαν φύλλα κρεμμυδιού από την αντίδραση του περιοστέου και λυτική βλάβη στο οστό).
- Μαγνητική τομογραφία (MRI) της περιοχής με σκιαστικό.
- Αξονική τομογραφία (CT) θώρακος άνω και κάτω κοιλίας και οπισθοπεριτοναίου για σταδιοποίηση του όγκου.
- Σπινθηρογράφημα οστών με Tc99 / PET Scan.
- Συχνά αυξημένη η γαλακτική αφυδρογονάση LDH.
- Αυξημένη ταχύτητα καθίζησης (ΤΚΕ).
- Αυξημένη αλκαλική φωσφατάση (ALP).
- Λευκοκυττάρωση (Αυξημένα λευκά αιμοσφαίρια).
- Αναιμία με πτώση αιματοκρίτη, αιμοσφαιρίνης.
Βιοψία με βελόνη για την επιβεβαίωση της διάγνωσης και την έναρξη της θεραπείας. Χωρίς αποτέλεσμα βιοψίας δεν πρέπει να ξεκινάει η θεραπεία. Συνιστάται η βιοψία με βελόνη καθοδηγούμενη από αξονικό τομογράφο και να αποφεύγονται οι ανοικτές βιοψίες.
Θεραπεία
Το σάρκωμα Ewing είναι εξαιρετικά ευαίσθητο στην χημειοθεραπεία και την ακτινοθεραπεία. Πολύ συχνά η θεραπεία του σαρκώματος Ewing καταλήγει να είναι εξατομικευμένη ακολουθώντας όμως αυστηρά τα πρωτόκολλα θεραπείας.
Τα πιο συχνά σχήματα που ακολουθούνται είναι:
- Χημειοθεραπεία (Χ/Θ) – ακτινοθεραπεία (Α/Θ)
- Χ/Θ – χειρουργική αφαίρεση (Χ/Α) – Α/Θ – Χ/Θ
- Χ/Θ – Α/Θ – Χ/Α – Χ/Θ
Συνήθως ακολουθείται το διεθνές πρωτόκολλο χημειοθεραπείας EuroEwing 2012. Στη χειρουργική αφαίρεση προκρίνονται πολύ ευρείες έως και ριζικές εκτομές συνδυασμένες με τεχνικές διάσωσης άκρων (limb salvage surgery techniques). Οριακές, σχετικά ευρείες και ενδοογκικές χειρουργικές εκτομές του σαρκώματος Ewing δεν είναι ικανοποιητικές. Θα πρέπει να σημειώσουμε πως επειδή πολλές περιπτώσεις αφορούν σε παιδιά στην ανάπτυξη υπάρχουν διαθέσιμες ειδικές παιδιατρικές ογκολογικές προθέσεις οι οποίες μπορούν να αυξάνουν σε μήκος (εκπτύσσονται) όσο αυξάνεται σε ύψος το παιδί, αποφεύγοντας έτσι την ανισοσκελία. Αυτές οι προθέσεις πρέπει να αντικαθίστανται με ενηλίκων κατά την ενηλικίωση. Η θεραπεία με μεταμόσχευση μυελού των οστών ή χρήση βλαστοκυττάρων βρίσκεται σε στάδιο κλινικής έρευνας.
Πρόγνωση
Η πρόγνωση έχει βελτιωθεί πάρα πολύ τα τελευταία χρόνια αγγίζοντας το 80% της 5ετούς επιβίωσης όταν το 1975 ήταν γύρω στο 15%.
Σημαντικά είναι η έγκαιρη διάγνωση και η σωστή και στους χρόνους θεραπεία γιατί εμπλέκονται πολλές ιατρικές ειδικότητες που πρέπει να συνεργαστούν. Οι υποτροπές αλλά και οι απομακρυσμένες μεταστάσεις κατά τη διάγνωση μειώνουν σημαντικά το ποσοστό επιβίωσης.
Εξωσκελετικό σάρκωμα Ewing
Το εξωσκελετικό σάρκωμα Ewing / PNET (Primitive NeuroEctodermal Tumor) είναι ένας όγκος από αρχέγονους νευροβλάστες (όπως το νευροβλάστωμα). Ιστολογικά είναι ακριβώς ίδιος όγκος με το σάρκωμα Ewing των οστών. Ο όγκος του Askin (Askin’s tumor) είναι μια παραλλαγή του PNET εμφανίζεται στο θωρακικό τοίχωμα (μαλακά μόρια και πλευρές) των παιδιών και είναι εξαιρετικά επιθετικός όγκος.
- Συμπτώματα: Πόνος, δυσκαμψία γειτονικής άρθρωσης, διόγκωση.
- Εντόπιση: Κυρίως στα κάτω άκρα.
- Διάγνωση: Όπως και στο οστικό σάρκωμα Ewing.
- Θεραπεία: Η ίδια με το οστικό σάρκωμα Ewing.
- Πρόγνωση: Χειρότερη από το οστικό σάρκωμα Ewing. H 5ετής επιβίωση είναι γύρω στο 70%.